MHCC97中边缘群细胞的成瘤性及其侵袭性观察
来源:岁月联盟
时间:2010-07-11
【摘要】 目的: 分离肝癌细胞系MHCC97中边缘群细胞并观察其成瘤性和侵袭性. 方法: 利用流式细胞荧光激活分选法将肝癌细胞系MHCC97分成边缘群(SP)和主群(MP)细胞两个亚群. 对两个亚群细胞分别采用软琼脂克隆形成实验和裸鼠成瘤试验观察其体内外成瘤能力;Transwell小室法检测两个亚群细胞的体外侵袭力. 结果: SP细胞的体外克隆形成率为57%,MP细胞仅为13%;1×103个SP细胞可在4 wk后形成明显的皮下移植瘤(2/8),MP细胞则需1×105个才能成瘤(2/8). Transwell侵袭试验结果显示,SP表型细胞穿过人工基底膜的细胞数为(66.6±4.0)个,MP表型细胞仅为(18.2±1.9)个. 结论: 肝癌细胞系MHCC97中SP亚群的成瘤性和侵袭性均强于MP亚群细胞,表明SP表型的细胞在肝细胞癌的生长、转移中具有重要的地位.
【关键词】 肝细胞癌;边缘群;肿瘤干细胞;侵袭
0引言
目前对干细胞和肿瘤细胞之间关系的研究表明:恶性肿瘤是由一小群具有干细胞特性的肿瘤细胞即肿瘤干细胞(cancer stem cell, CSC)[1] 引起. CSC在肿瘤形成、生长以及浸润和转移中起着决定性作用. 我们采用流式细胞荧光激活分选肝癌细胞系MHCC97中边缘群(SP)亚群和主群(MP)亚群并研究其成瘤性和侵袭性. 初步分析边缘群细胞与肝癌生长和转移的关系.
1材料和方法
1.1材料MHCC97细胞系(人高转移肝癌细胞系)购自上海复旦大学中山肝癌研究所. 裸小鼠(BALB/c) 48只,雌雄兼用,4~6 wk龄,体质量l5~18 g(本校实验动物研究中心);DMEM F12培养基、小牛血清(Gibco公司);Hoechst 33342、维拉帕米、碘化丙锭(PI)(Sigma公司); FACS Advantage II型六色荧光流式细胞仪(美国BD公司);Transwell小室(Costar公司);Matrigel(BD公司);纤维粘连蛋白(Sigma公司).
1.2方法
1.2.1MHCC97细胞培养用含100 mL/L小牛血清,1×105 u/L青霉素,1×105 u/L链霉素的DMEM F12培养液,在37℃,50 mL/L CO2饱和湿度条件下培养MHCC97细胞, 2.5 g/L胰蛋白酶消化液消化、传代,实验选用对数生长期细胞.
1.2.2SP,MP细胞的分选①细胞染色:胰酶消化MHCC97细胞,调整细胞密度为1×106/L. 加入荧光染料Hoechst 33342使终浓度为6 mg/L. 取1/10体积加好染料的细胞悬液加入维拉帕米,终浓度50 μmol/L. 37℃避光水浴90 min,冰上10 min. 分选前制备成单细胞悬液,加入PI至终浓度为2 mg/L. ② 流式细胞仪检测:355 nm UV激发光源,610 nm双色短通反射滤镜,450 nm和675 nm边缘长通滤片分别检测散射光蓝光及红光部分. 测量前向散射(FSC)和侧向散射(SSC)二维参数图,检测细胞均一性,以Hoechst red为X轴,Hoechst blue为Y轴作二维散点图,将低Hoechst red及低Hoechst blue且维拉帕米组缺失的区域设定为SP细胞的“门”,百分比,分选出SP,MP细胞.
1.2.3双层软琼脂集落形成率实验于24孔板中,下层低熔点琼脂浓度为6 g/L,上层为3 g/L,每孔上层低熔点琼脂含细胞数为100个,SP,MP细胞各铺5孔. 在37℃,50 mL/L CO2及饱和湿度环境下培养2 wk,倒置显微镜下计数直径大于100 μm或含24个细胞以上的克隆. 计算克隆形成率= 克隆形成数/接种细胞数×100%.
1.2.4裸鼠成瘤试验将分选的SP,MP细胞计数,倍比稀释法调整浓度,按1×105,1×104,1×103的数量行裸鼠背部皮下接种注射,每个浓度组8只,每3 d观察1次肿瘤形成情况及测量肿瘤大小,连续观测4 wk.
1.2.5细胞侵袭力检测采用带有8 μm微孔聚碳酸酯膜的Transwell小室,在滤膜的上下表面分别铺以Matrigel和纤维粘连蛋白,上室加1×109/L肿瘤细胞悬液400μL,下室加入200 μL条件培养液,于37℃,50 mL/L CO2培养24 h,用棉签擦去微孔膜上室面的细胞,甲醛固定,HE染色,400倍显微镜下随机选择5个视野,统计视野中细胞数,以侵袭细胞的相对数表示肿瘤细胞的侵袭能力. 每组重复试验3次.
统计学处理: 计量资料用x±s表示,两组间比较采用t检验,应用SPSS12.0软件处理.
2结果
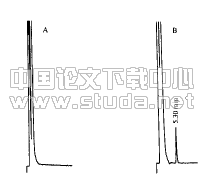
2.1SP细胞和MP细胞的分选前向散射和侧向散射二维参数图分析癌细胞形态、大小、胞质均匀性较一致,PI染色去除死细胞. Hoechst33342蓝光和红光的双参数图中SP细胞位于左下角两种荧光均阴性或很弱的区域,无维拉帕米组SP细胞比例约为3.9%(图1),经维拉帕米阻断后SP细胞比例减少至0.5%.
2.2软琼脂集落形成率实验SP和MP细胞在软琼脂培养基中培养2 wk后均可见明显的桑椹样细胞克隆形成. 但在细胞克隆的大小和克隆形成率上MP细胞明显小于SP细胞. 计数24个细胞以上的克隆细胞团,SP组为57%,MP组仅为13%(图2).图1流式细胞分选图
A:SP;B:MP.
图2MHCC97边缘群(SP)和主群(MP)细胞15 d形成的克隆×100
2.3裸鼠成瘤试验接种1×103的SP细胞便可在4 wk后形成明显的皮下移植瘤(2/8);1×104 SP组中有6只裸鼠成瘤;1×105 SP组全部成瘤. MP细胞需1×105细胞才能形成皮下移植瘤(2/8),1×104和1×103 MP组均不能成瘤. 在相同接种细胞数量的情况下,SP细胞形成的肿瘤体积大于MP细胞(图3). 常规HE染色可见裸鼠皮下肿瘤呈典型的移植瘤特点.
2.4细胞侵袭力检测SP表型细胞穿过人工基底膜的细胞数为(66.6±4.0)个,MP表型细胞仅为(18.2±1.9)个. 两组间差异有统计学意义(P<0.01).A: 1×105 SP; B: 1×104 SP; C: 1×103 SP; D: 1×105 MP.
图3MHCC97边缘群(SP)和主群(MP)细胞30 d成瘤
3讨论
目前利用干细胞通用分子标记?ABC转运蛋白(ATP?binding cassette transporter)高效外排荧光染料的特性进行SP细胞分选[2-3]. 2004年,Kondo等[4]在C6,MCF?7,Blo4和Hela 4个细胞系中检测到了SP细胞,并提示SP是适用于肿瘤干细胞检测与分选的一种方法. 我们对肝癌细胞系MHCC97流式分选出SP和MP细胞两个亚群. 从实验数据上看,无论是软琼脂克隆形成的体外实验还是裸鼠成瘤的体内实验,SP细胞均表现出明显强于MP细胞的增殖和成瘤能力. 这与造血系统、人乳腺癌及神经系统肿瘤中肿瘤干细胞比非干细胞具有更高的成瘤潜能一致[5-6]. 但实验中1×105 MP组也有肿瘤形成,其原因可能是这种通过干细胞功能学标志得到得SP亚群并不能代表所有的肿瘤干细胞.
Tu等[7]认为干细胞的迁移和癌细胞的转移皆受特异化学因子及其受体的调节. 干细胞能够迁移到特定的组织和器官,而这可以解释肿瘤转移也有一定器官和组织特异性. Ho等[8]也证实在肺癌中SP亚群细胞具有强于其它细胞的侵袭能力. 目前利用Matrigel胶重建基底膜系统是体外研究肿瘤细胞侵袭和转移行为的简便且快速的方法[9]. 细胞侵袭穿过重建Matrigel的能力反映该细胞的侵袭能力. 实验结果表明SP细胞24 h穿过人工基底膜的细胞数远多于MP亚群. 提示SP亚群细胞的存在可能是导致肝癌转移和复发的主要原因之一.
我们的结果表明,肝癌细胞系MHCC97中SP亚群细胞具有很强的成瘤性和侵袭性,也表明其具有一定的干细胞特性. 与上述结论相关的具体分子机制及直接因果关系还有待进一步探讨,目前尚不能证明SP亚群中百分之百的细胞都具有干细胞特性,同时并非所有肿瘤干细胞都具有SP特性[10]. 若结合其他干细胞表面标志如Sca?1,c?kit,CK?7,Thy?1[11]可进一步纯化具有干细胞特性的肝癌细胞. 总之,针对具有干细胞特性的SP亚群细胞的研究将在肝癌的中具有重要的临床意义.
【】
[1] Reya T, Morrison SJ, Clarke MF, et al. Stem cell, cancer, and cancer stem cells[J]. Nature, 2001, 414(6859): 105-111.
[2] Chiba T, Kita K, Zheng YW, et al. Side population purified from hepatocellular carcinoma cells harbors cancer stem cell?like properties [J]. Hepatol, 2006, 44(1):240-251.
[3] 张宁, 窦科峰, 李韧, 等. 肝癌细胞系MHCC97亚群中甲胎蛋白的表达差异[J].第四军医大学学报,2006,27(19):1799-1801.
[4] Kondo T, Setoguchi T, Taga T. Persistence of a small subpopulation of cancer stem·like cells in the C6 glioma cell line[J]. Proc Natl Acad Sci USA, 2004, 101(3):781-786.
[5] Al?Hajj M, Wicha M S, Benito?Hernandez A, et al. Prospective identification of tumorigenic breast cancer cells[J]. Proc Nail Acad Sci USA, 2003, 100(7): 3983- 3988.
[6] Singh SK, Clarke ID, Terasaki M, et al. Identification of a cancer stem cell in human brain tumors[J]. Cancer Res,2003,63(18):5821-5828.
[7] Tu SM, Lin SH, Logothetis CJ. Stem?cell origin of metastasis and heterogeneity in solid tumours [J].Lancet Oncol, 2002, 3(8): 508-513.
[8] Ho MM, Ng AV, Lam S, et al. Side population in human lung cancer cell lines and tumors is enriched with stem?like cancer cells[J]. Cancer Res, 2007, 67(10): 4827-4833.
[9] 唐浩,商澎,骞爱荣,等. 肿瘤转移体外实验中细胞计数方法探讨[J].第四军医大学学报,2004,25(7):596-599.
[10] Hadnagy A, Gaboury L, Beaulleu R, et al. SP analysis may be used to identify cancer stem cell population [J]. Exp Cell Res, 2006, 312(19): 3701-3710.
[11] Al?Hajj M, Becker MW,Wicha M, et al. Therapeutic implications of cancer stem cells[J]. Curr Opin Genet Dev, 2004, 14: 43-47.