结肠镜在老年人大肠息肉诊治中的应用特点
【关键词】 老年人;大肠息肉;结肠镜
【Abstract】 Objective To explore the clinical features and the application of colonoscopy in the diagnosis and therapy of colonic polyps in the elderly.Methods Retrospectively analysis the clinical data of 167 aged people with colonic polyps in our hospital ,including polyps’size,position,shape and histological characters. As the same time ,we compare those data with the 81 young people’s in the same period.Results The most frequent symptom was hemafecia;the predilection site was rectum and sigmoid ,but polyps lie in right colon more frequent in the elderly;The ratio of adenomatous polyps,in diameter ≥1cm and cauliflower-like polyps is higher than the younger’s relatively.Conclusion The indication of colonoscopy test to the elderly should be broader and the whole colon must be tested;The colonoscopy therapy to remove the polyps in aged people is a safe,simple ,less affliction and effective way.
【Key words】 elderly;large bowel polyps;colonoscopy
随着生活水平的提高、生活环境的改变及人均寿命的延长,大肠癌发病率逐年增加。大肠息肉是老年人的常见疾病,大肠息肉与大肠癌关系密切,分析大肠息肉的临床特点,对于大肠息肉的诊治、大肠息肉癌变的预防具有重要意义。本文通过中青年组和老年组的对照,探讨肠镜下老年人大肠息肉的分布、大小、形态、病理学特征、与癌变关系及内镜下治疗老年人大肠息肉的策略。
1 资料与方法
1.1 一般资料 老年组:我科自2002年1月~2003年7月,门诊及病房就诊老年人(≥60岁)共行肠镜检查743例,检出大肠息肉167例(检出率22.5%)共384枚,其中男105例,女62例,平均年龄70.4岁;中青年组:同期中青年人(<60岁) 行肠镜检查822例,检出大肠息肉81例(9.8%)共145枚,其中男45例,女36例,平均年龄47.3岁。
1.2 诊治方法 检查前行清洁肠道等常规准备,仪器采用OlympusQF-240/200型结肠镜,进镜至回盲部,然后边退镜边进行全结肠观察,对发现的息肉明确数目和解剖部位,估计测量大小,观察表面和基蒂特征。根据息肉大小、形态的不同,选用不同的方法进行治疗。治疗时将圈套器或活检钳经内镜活检孔送入,在内镜直视下张开,直接夹除息肉或用圈套器套住息肉蒂部,然后轻轻将圈套器收紧,使之与息肉紧密接触,调节息肉与镜头的位置,选择电凝或混合电流(3.0~4.0)通电行息肉摘除后送病理检查。多发性息肉分次由近端到远端进行摘除,对微小息肉(直径<0.5~0.6 cm),可在肠镜下用活检钳夹除;对于直径>0.6 cm有蒂或亚蒂的息肉,采用圈套器给予高频电一次性或分次切除;其中较大的广基息肉可黏膜下注射生理盐水后全部或分次切除;巨大广基息肉或癌变者不适合内镜下切除,取活检送病理诊断,以后手术治疗。
2 结果
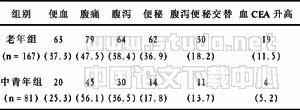
2.1 行结肠镜检查的原因 不同年龄组常见原因有:便血、腹痛、腹泻、便秘、查体血CEA升高等。老年人以便血最为常见,部分患者合并多个原因,见表1。
表1 不同年龄组行结肠镜检查的常见原因 例(%)
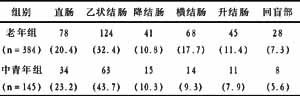
2.2 大肠息肉的分布 直肠、乙状结肠均是结肠息肉的好发部位,老年人右半结肠息肉明显增多,见表2。
表2 息肉在各大肠段的分布情况 枚(%)
2.3 大肠息肉的数目、大小、形态 老年人多发性息肉较中青年组明显增多,≥1 cm的息肉及分叶状息肉比例相对增多,见表3。
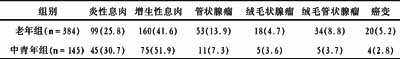
2.4 息肉的病理类型 老年人腺瘤及癌变比例增加,见表4。其中老年组绒毛状腺瘤癌变8枚,管状腺瘤癌变6枚,绒毛管状腺瘤癌变6枚;而青年组绒毛状腺瘤癌变2枚,管状腺瘤癌变1枚,绒毛管状腺瘤癌变1枚,两组炎性息肉及增生性息肉均未见癌变。
表3 大肠息肉的数目、大小和形态情况 枚(%)

表4 大肠息肉的病理类型和癌变情况 枚(%)
2.5 大肠息肉的治疗 老年组167例384枚息肉中,活检钳除237枚,高频电切106枚,因癌变或息肉较大需外科手术治疗41枚;内镜治疗后,有3例并发出血,经过电凝及局部喷药后停止。无穿孔并发症。
3 讨论
老年人大肠息肉的检出率各家报道不一[1,2],多为15%~45%, 且随着年龄的增长而发病率增高。本资料显示1565例门诊及住院患者结肠镜检查,息肉检出率为15.8%,其中743例60岁及以上老年人结肠镜检查息肉检出率为22.5%,与报道相近; 60岁以下息肉检出率为9.8%,老年人息肉检出率较中青年人明显增多。解放军总对60岁以上老年人用结肠镜进行全结肠肿瘤普查,13年间2196例(8298次)累积检出息肉1364例,占62.1%,以首次检出则占34.72%,远高于不同年龄混合组[1]。
老年人大肠息肉的临床症状不典型,常见的下消化道症状如便血、腹泻、腹痛及便秘、腹泻便秘交替等原因均可查出息肉,其中便血(包括便OB阳性)与腺瘤及癌变关系密切,因此,对老年人行结肠镜的指征应适当放宽,尽早进行,以免漏诊。
大肠息肉好发于左半结肠,尤以直、乙状结肠多见。吴子刚等人报道检出率分别为26.6%及35.8%。本组资料老年组及青中年组患者均符合此特点,但老年组升结肠及横结肠息肉的发病率却明显高于青中年组的同一部位。因此,老年人大肠镜检查应尽量检查全大肠,不能只局限于远端大肠病变的诊断,特别因癌性或其它原因狭窄而不能继续进镜者,应该再行钡灌肠检查,以了解剩余大肠情况,术后再尽量摘除。
息肉的恶变与其大小、形态及病理类型有关[1,2,5]。本资料显示老年人多发性息肉比例较中青年组明显增多,因此对老年人结肠镜检查时应仔细检查以免遗漏。Otchy DP等[3]对226例大于或等于1cm的大肠息肉进行每年1次的结肠镜复查随访,观察了5年,结果发现有16例在其他部位出现结肠癌,其中有8例是在3年内出现;息肉体积大、基底部宽、绒毛成分多、表面糜烂出血、结节状或分叶状容易癌变。
大肠癌的发生与大肠腺瘤性息肉有密切的关系,特别是腺瘤型息肉,体积越大,癌变机会越高[1,5]。本组恶变息肉均为腺瘤性息肉,恶变率5.2%,其中绒毛状腺瘤恶变率为44.4%,管状腺瘤性息肉恶变率为11.3%;文献报道[5]:直径1~2cm的腺瘤性息肉恶变率为10%左右,而直径≥2cm的腺瘤恶变率接近50%。一般认为随着腺瘤的增大,腺瘤中的绒毛状成分比例逐渐增多,不典型增生加重,因而绒毛状腺瘤较管状腺瘤更容易发生癌变。
内镜下行摘除或高频电切除大肠息肉是一种、安全、简单、痛苦小的方法,是治疗结肠癌前期病变,筛选早期结肠癌、降低结肠癌死亡率的有效方法[2,4]。大肠息肉特别是腺瘤性息肉不论大小、部位均应常规活检并摘除。内镜下常用的摘除方法有活检钳夹除、高频电流电切、微波、氩气、激光等,以高频电凝电切应用最普及。对于那些内镜不能摘除的较大的息肉以及有癌变的息肉则应手术治疗。高频电治疗的主要并发症为术后出血和肠穿孔,息肉切除后应减少活动,对大的息肉切除或多发息肉、合并严重慢性疾病的老年人,均应留院观察2~3天以防迟发性出血;对于术中出血的患者,可以采用内镜下局部肾上腺素注射、喷洒凝血酶等或局部电灼等措施,直至出血完全停止。
息肉切除后,必须进行随访,随访有两个目的:一是查出并摘除上次检查遗漏的或新的息肉;另外确立患者是否有形成晚期腺瘤的趋势[4]。息肉容易癌变、复发的高危因素有:多发性腺瘤、>1cm腺瘤、绒毛状腺瘤、家族史中一级亲属有癌变史[4]。大肠腺瘤性息肉切除后第1次随访以1年为宜,发现息肉及时处理,如检查阴性,改为每3年检查1次,连续2次阴性可结束随诊;但多发腺瘤或腺瘤恶变等高危患者,首次随访应在半年内进行,以后每年1次,连续2次检查阴性后,改为3年1次,连续2次阴性可结束随诊[5]。
【文献】
1 周殿元,张子其.老年人大肠息肉与大肠癌.实用老年医学.1998,12(6):249-251.
2 吴子刚,吴子光,全华斌.大肠良恶性息肉的临床特征及内镜、病理形态学特点.中华消化内镜杂志,1999,162:141-142.
3 Otchy DP, Ransohoff DF. Metachronous colon cancer in persons who have had a large adenomatous polyp. Am J Gastroenterol, 1996,91(3): 448-454.
4 Winawer S, Fletcher R. Colorectal cancer screening and surveillance.Gastroenterology,2003,124,553-554.
5 郑芝田.胃肠病学.北京:人民卫生出版社,2002,702-706.











