气管内硬膜外联合麻醉下的超前镇痛
作者:叶西就,曹德雄,彭 俊,梁建军,苗利萍,曹铭辉,彭书崚
【摘要】 目的 研究气管内硬膜外联合麻醉下,硬膜外给药时间不同、全麻诱导药物不同对术后镇痛产生的影响。方法 开腹行切除肝癌、胃癌的病人120例,随机分为A、B、C、D 4组,每组30例。A组:在T8~9经硬膜外注入1%利多卡因和0.25%布比卡因混合液6~8ml,再经硬膜外注入含吗啡2mg、氟哌利多2.5mg的生理盐水10ml;全身麻醉诱导药物为芬太尼3μg/kg,异丙酚1~1.5mg/kg,琥珀胆碱2mg/kg。B组:诱导药物中不使用芬太尼,用利多卡因1~1.5mg/kg代替,术中也不使用芬太尼,其余条件同A组。C组:在T8~9行硬膜外穿刺,之后行全身麻醉诱导,诱导药物为芬太尼3μg/kg,异丙酚2~2.5mg/kg,琥珀胆碱2mg/kg,必要时可加芬太尼2~3μg/kg。切皮后90min, 经硬膜外注入1%利多卡因和0.25%布比卡因6~8ml,再经硬膜外注入含吗啡2mg、氟哌利多2.5mg的生理盐水10ml。D组:诱导药物中不使用芬太尼,用利多卡因1~1.5mg/kg代替,术中也不使用芬太尼,其余条件同C组。分别于术毕后4、8、24、48h观察视觉模拟评分(VAS)、镇痛药消耗量、恶心、呕吐、瘙痒等指标。结果 A组的药物消耗量最少、镇痛效果最好;B组和C组次之;D组的药物消耗量最大,镇痛效果最差。结论 硬膜外复合气管内麻醉时,硬膜外麻醉与芬太尼同时使用,术后镇痛效果最好。
【关键词】 超前镇痛;芬太尼;硬膜外麻醉;气管内麻醉
【Abstract】 Objective To study the influence of epidural anaesthesia in different time and different induced drugs of general anaesthesia on postoperative analgesia under general anesthesia combined with epidural anaesthesia.Methods 120 patients of performing hepatoma and carcinoma of stomach are divided randomly into A,B,C,D group,30 patients in each group. Group A:1% lidocaine and 0.25% bupivacaine 6~8 ml were infused into epidural space at T8~9,followed by 10 ml normal saline containing morphine 2mg and droperidol 2.5mg:Induced drugs of general anaesthesia were fentanyl 3μg/kg,propofol 1~1.5mg/kg,succinycholine 2mg/kg.Group B: fentanyl was not used in induction and maintenance of general anesthesia and replaced by lidocaine 1~1.5mg/kg,other conditions were similar to group A. Group C:After epidural puncture at T8~9, Induced drugs of general anaesthesia were fentanyl 3μg/kg,propofol 2~2.5mg/kg,succinycholine 2mg/kg,fentanyl was used if necessary. After 90 minutes of incision,1% lidocaine and 0.25% bupivacaine 6~8 ml were infused into epidural space at T8~9,followed by 10 ml normal saline containing morphine 2mg and droperidol 2.5mg.Group D:fentanyl was not used in induction and during operation,which being replaced by lidocaine 1~1.5mg/kg in induction:other conditions were similar to group C.VAS score,analgesic drug comsume,nausea,vomit,pruritus were observed at 4h,8h,24h and 48h after operation.Results The effect of analgesia is the best in group A and analgesic drug consume is lesser,followed by group B and group C.Group D is the worst.Conclusion The effect of analgesia is the best when fentanyl and epidural anaesthesia are used in the same time under general anaesthesia combined with epidural anaesthesia.
【Key words】 preemptive analgesia:fentanyl: epidural anaesthesia:general anesthesia
超前镇痛是指术前即对伤害性感受加以阻滞而达到术后止痛或减轻疼痛的目的。据此,手术前或手术结束时对伤害感受阻滞产生的术后镇痛的差别可为超前镇痛存在的证据。目前国内开腹切除肝癌、胃癌较多,麻醉方法一般采用硬膜外联合气管内麻醉,此种麻醉方法由于硬膜外给药时间不同、全麻诱导药物不同可能对术后镇痛产生影响。这种影响效果究竟如何呢?是否具有超前镇痛的作用?国内未见报道。因此,笔者设计了一组试验,对此进行了研究,现报告如下。
1 资料与方法
1.1 一般资料 选择ASAⅠ~Ⅱ级,开腹行切除肝癌、胃癌的病人120例,随机分为A、B、C、D 4组,每组30例。所有病人均在术前1天进行视觉模拟评分(VAS)和使用病人控制镇痛(PCA)泵的训练。
1.2 方法 A组:病人入室后,在T8~9行硬膜外穿刺,穿刺成功后,经硬膜外注入1%利多卡因和0.25%布比卡因6~8ml,待麻醉平面出现后,再经硬膜外注入含吗啡2mg、氟哌利多2.5mg的生理盐水10ml。之后行全身麻醉诱导,诱导药物为芬太尼3μg/kg,异丙酚1~1.5mg/kg,琥珀胆碱2mg/kg。麻醉维持使用异氟醚、阿曲库铵,必要时可加芬太尼2~3μg/kg。硬膜外间断1h给药3~4ml。B组:诱导药物中不使用芬太尼,用利多卡因1~1.5mg/kg代替,术中也不使用芬太尼,其余条件同A组。C组:在T8~9行硬膜外穿刺,之后行全身麻醉诱导,诱导药物为芬太尼3μg/kg,异丙酚2~2.5mg/kg,琥珀胆碱2mg/kg。麻醉维持使用异氟醚、阿曲库铵,必要时可加芬太尼2~3μg/kg。切皮后90min, 经硬膜外注入1%利多卡因和0.25%布比卡因6~8ml,再经硬膜外注入含吗啡2mg、氟哌利多2.5mg的生理盐水10ml。之后硬膜外间断1h给药3~4ml。D组:诱导药物中不使用芬太尼,用利多卡因1~1.5mg/kg代替,术中也不使用芬太尼,其余条件同C组。所有硬膜外操作均由熟练的麻醉医师进行,到达硬外腔的指征为阻力消失。
病人入手术室后监测血压(MAP)、心率(HR)、心电图(ECG)、血氧饱和度(SaO2)、双频指数(BIS)。术中所有病人BIS均控制在40~50之间。所有病人术毕时硬外管连接病人控制镇痛泵进行术后镇痛。PCA泵内含吗啡8mg,氟哌利多5mg,0.5%布比卡因50ml ,用生理盐水稀释至200ml。基础流量设定为2.5~3.5ml/kg,PCA量为2ml,锁定时间为20min。手术时间、术中出血均行记录,术中出血>1000ml、手术时间>5h的病人均从研究中剔除。分别于术毕后4、8、24、48h观察VAS、镇痛药消耗量、恶心、呕吐、瘙痒等指标。
1.3 统计学方法 采用SPSS软件进行统计学处理,计量资料分别使用方差分析,计数资料使用卡方检验。
2 结果
各组病人的年龄、体重均无统计学差异(P>0.05)。A组手术时间为(134±21)min, B组手术时间为(144±25)min, C组手术时间为(131±25)min, D组手术时间为(139±35)min,4组之间无统计学差异(P>0.05)。A组术中出血为(511±201)ml, B组术中出血为(534±199)ml, C组术中出血为(498±179)ml, D组术中出血为(541±221)ml,4组之间无统计学差异(P>0.05)。4组血流动力学变化、药物消耗量、VAS评分及副作用比较,见表1~4。
表1 切皮前后血流动力学变化 (x±s)
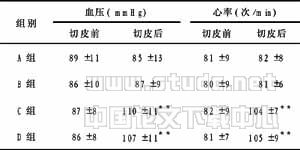
注:各组切皮前比较差异无显著性(P>0.05);同组切皮前后比较,**P<0.01
表2 4组药物消耗量 (x±s,ml)

注:与D组比较,*P<0.05,**P<0.01;与B、C组比较,★ P<0.05;B、C组比较差异无显著性
表3 3组PCEA后VAS评分 (例)
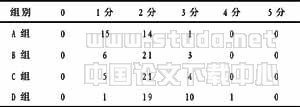
注:A组与B、C组比较,*P<0.05;与D组比较,*P<0.01;B、C组与D组比较,*P<0.05;B、C组差异无显著性(P>0.05)
表4 各组副作用比较 (例)

注:A组与D组比较,*P<0.05;其余各组比较差异无显著性(P>0.05)
3 讨论
超前镇痛是基于试验的一个概念,即在伤害刺激之前进行镇痛干预可减弱或消除疼痛。Shir等对前列腺根治性切除的病人分别给以全麻、硬膜外麻醉、全麻加硬膜外麻醉,发现只有硬膜外麻醉显示了超前镇痛作用,硬膜外麻醉时术中能及时发现病人的疼痛不适并处理[1]。Shir认为术中将传入中枢神经的伤害性感受完全阻断是术后超前镇痛的关键,然而Moiler认为术中完全阻滞伤害性感受是非常困难的。
低强度的手术刺激,在初始阶段及继发阶段均不能引起试验组与对照组的疼痛差异,且此低强度刺激不能激发中枢致敏,此时术后疼痛仅是“生理性”而非“病理性”,超前镇痛失去了作用对象,可以说,只有当对照组达足够疼痛强度才能体现试验组的超前镇痛作用[2]。基于这一点,本研究选择开腹切除肝癌和胃癌,因为这两种手术手术切口大,且硬膜外推药时间差距达90min,足以造成A、B、C、D组在阻断疼痛传入中枢形成差异,A、B、C、D组在血压、心率方面的差别充分地说明了这一点。
各组在镇痛效果上所显示的差异可能主要取决于伤害性感受的传入是否完全阻断。上腹部手术的伤害性传入主要通过躯体感觉、交感神经、迷走神经如果涉及膈面还可通过膈神经传入;躯体感觉神经和交感神经的传入可被硬膜外阻滞而阻断;而迷走神经和膈神经的传入是不被T4以下的硬膜外阻滞所阻断的;因此硬膜外阻滞是难以完全阻断上腹部手术的伤害性传入的。
A组与B组在术后镇痛方面显示出差异。虽B组硬膜外效果良好(切皮后心率和血压变化不明显),且复合气管内麻醉,麻醉深度也够(所有病人BIS均控制在40~50之间),但A组较之B组多用了芬太尼(芬太尼具有一定的超前镇痛作用),对术后镇痛已能产生影响。
B组和C组在在术后镇痛方面没有显示出差别。在B组,切皮前后血压、心率没有变化,从理论上来说,传入中枢神经的伤害性感受已完全被阻断;而C组切皮前后血压、心率变化很大,传入中枢神经的伤害性感受没有完全被阻断,有可能导致中枢敏感化,影响术后镇痛效果。但两组术后镇痛方面没有显示出差别,其机制需进一步加以研究。
C组和D组在术后镇痛方面的差别表明:芬太尼具有一定的超前镇痛作用,这与一些研究结果相符[3]。这一点与氧化亚氮相似,有研究表明氧化亚氮能产生超前镇痛作用[4,5]。部分临床研究中对照组在麻醉诱导前及手术过程中由于使用了阿片类药物和氧化亚氮行麻醉维持,从而使实验组与对照组术后中枢神经系统受到伤害性刺激的程度无明显差别。
由上可见,硬膜外复合气管内麻醉时,硬膜外麻醉与芬太尼同时使用,术后镇痛效果最好。
【】
1 Shir Y,Raja SN,Frank SM. The effect of epidural versus general anesthesia on postoperative pain and analgesic requirements in patients undering radical prostatectomy. Anesthesiology,1994,80(6):1416.
2 Motamed C, Mazoit X, Ghanouchi K,et al. Preemptive intravenous morphine-6-glucuronide is ineffective for postoperative pain relief. Anesthesiology,2000,92(2):355.
3 Wallace MS,Braun J, Schulteis G.Postdelivery of of alfentanil and ketamine has no effect on intradermal capsaicin-induced pain and hyperalgesia. Clin J Pain,2002,18(6):373.
4 Katz J,Cohen L,Schmid R,et al. Postoperative morphine use and hyperalgesia are reduced by preoperative but not intraoperative epidural analgesia:implications for preemptive analgesia and the prevention of central sensitization. Anesthesiology,2003,98(6):1449.
5 Aida S,Yamakura T,Baba H,et al. Preemptive analgesia by intravenous low-dose ketamine and epidural morphine in gastrectomy:a randomized double-blind study. Anesthesiology,2000,92(6):1624.











